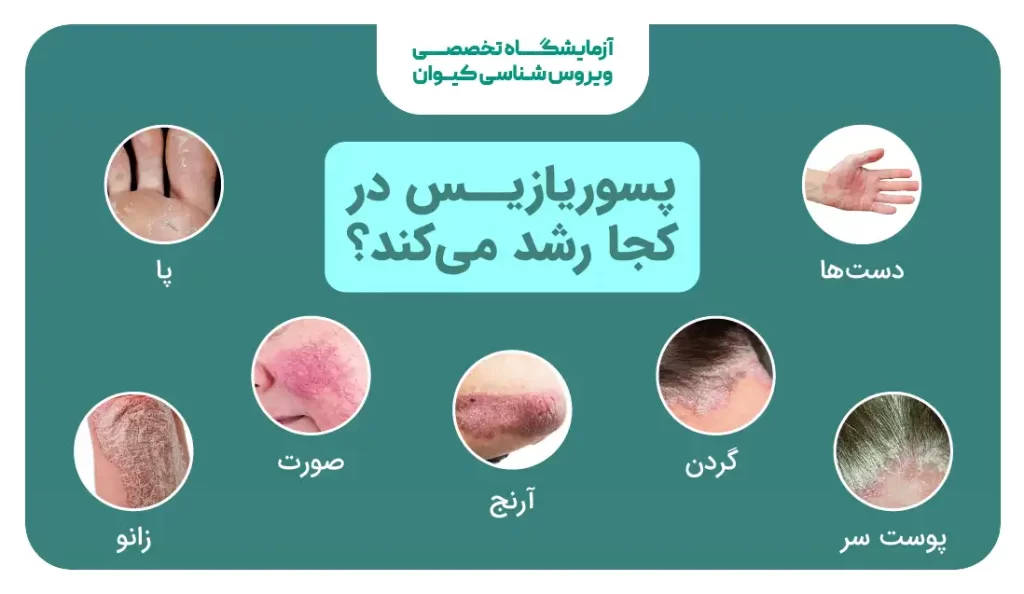
پسوریازیس چرا بوجود میآید؟
پسوریازیس یک بیماری التهابی مزمن پوست است که میلیونها نفر در سراسر جهان را تحت تأثیر قرار میدهد. این بیماری باعث ایجاد لکههای قرمز، پوستهریزی، خارش و گاهی دردناک در پوست میشود و میتواند کیفیت زندگی فرد را بهطور قابلتوجهی کاهش دهد. یکی از سوالات رایج بیماران این است که پسوریازیس چرا بوجود میآید و چه عواملی باعث تحریک و تشدید آن میشوند. پاسخ به این پرسش نیازمند بررسی دقیق عوامل ژنتیکی، ایمنی، محیطی و سبک زندگی است. در این مقاله بهصورت جامع و تخصصی علل ایجاد پسوریازیس، عوامل تحریککننده، مکانیسمهای سلولی و راههای پیشگیری از تشدید آن بررسی میشود.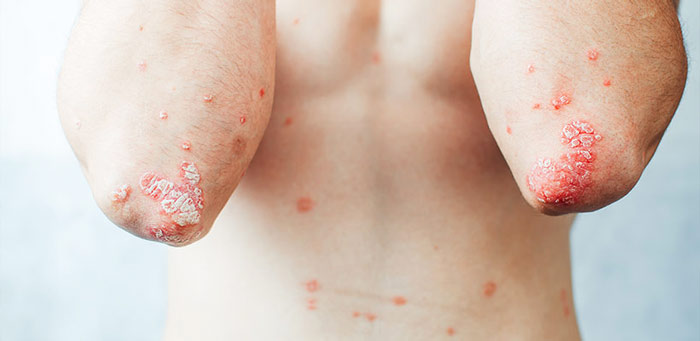
شناخت کلی پسوریازیس
پسوریازیس یک بیماری خودایمنی مزمن است که سیستم ایمنی بدن در آن دچار اختلال میشود. در حالت طبیعی، سیستم ایمنی بدن از بدن در برابر عوامل خارجی مانند ویروسها و باکتریها محافظت میکند. اما در پسوریازیس، سیستم ایمنی به اشتباه سلولهای پوست را هدف قرار میدهد و باعث تکثیر بیشازحد سلولها میشود. این فرآیند منجر به التهاب، قرمزی، خارش و تجمع سلولهای پوستی روی سطح پوست میگردد.
این بیماری میتواند در هر سنی ظاهر شود، اما اغلب بین سنین ۱۵ تا ۳۵ سال بروز میکند. پسوریازیس دارای انواع مختلفی مانند پلاکی، خالدار، پسوریازیس ناخن، پسوریازیس کف دست و پا، و پسوریازیس تناسلی است که هر کدام ویژگیهای مخصوص به خود را دارند.
عوامل ژنتیکی در بروز پسوریازیس
ژنتیک یکی از مهمترین عوامل ایجاد پسوریازیس است. تحقیقات نشان دادهاند که احتمال ابتلا به این بیماری در افرادی که والدین یا خویشاوندان نزدیک مبتلا به پسوریازیس دارند، بیشتر است. بیش از ۶۰ ژن مختلف در ایجاد پسوریازیس نقش دارند که برخی از آنها مسئول تنظیم سیستم ایمنی و پاسخ التهابی پوست هستند.
با این حال، داشتن ژنهای مستعدکننده به معنای قطعی ابتلا به بیماری نیست. عوامل محیطی و سبک زندگی نیز نقش مهمی در تحریک ژنها و آغاز فرآیند بیماری دارند.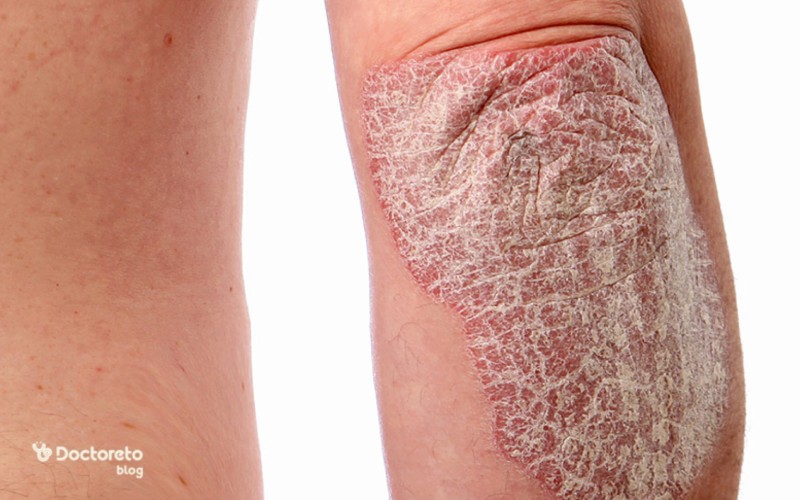
اختلال سیستم ایمنی و نقش آن در ایجاد پسوریازیس
پسوریازیس یک بیماری خودایمنی است، به این معنا که سیستم ایمنی بدن به اشتباه سلولهای سالم پوست را هدف قرار میدهد. در این شرایط، سلولهای T سیستم ایمنی فعال شده و باعث تولید سیتوکینهای التهابی میشوند. این سیتوکینها باعث تحریک سلولهای پوست و افزایش سرعت تقسیم سلولی میشوند.
در حالت طبیعی، چرخه طبیعی تکثیر سلولهای پوست حدود ۲۸ روز طول میکشد، اما در بیماران مبتلا به پسوریازیس، این چرخه به ۳ تا ۷ روز کاهش مییابد. نتیجه این تغییر سرعت، تجمع سلولهای پوستی و ایجاد پلاکهای قرمز و پوستهدار است.
عوامل محیطی تحریککننده پسوریازیس
در کنار ژنتیک و اختلال سیستم ایمنی، عوامل محیطی نقش مهمی در شروع و تشدید پسوریازیس دارند. برخی از این عوامل عبارتند از:
-
استرس و اضطراب: فشارهای روانی میتوانند باعث تشدید علائم پسوریازیس شوند. استرس مزمن باعث فعال شدن مسیرهای التهابی در بدن میشود.
-
ضربه یا آسیب به پوست: بریدگی، خراش، سوختگی یا حتی نیش حشرات میتواند منجر به ایجاد ضایعات پسوریازیس در محل آسیب شود، این پدیده به نام «اثر کوبنه» (Koebner phenomenon) شناخته میشود.
-
عفونتها: برخی عفونتهای ویروسی و باکتریایی، بهخصوص گلودردهای استرپتوکوکی، میتوانند باعث تشدید پسوریازیس شوند. پسوریازیس خفیف
-
داروها: برخی داروها مانند بتابلاکرها، لیتیوم و داروهای ضدمالاریا ممکن است منجر به بروز یا تشدید پسوریازیس شوند.
-
آب و هوا: هوای سرد و خشک معمولاً باعث وخامت علائم میشود، در حالی که نور خورشید و هوای معتدل میتوانند اثر محافظتی داشته باشند.
نقش سبک زندگی و تغذیه در بروز پسوریازیس
رژیم غذایی و سبک زندگی میتوانند بر شدت و شیوع پسوریازیس تأثیر داشته باشند. مصرف غذاهای فرآوریشده، پرچرب و سرشار از قند، التهاب سیستمیک بدن را افزایش میدهد و علائم پسوریازیس را تشدید میکند. در مقابل، رژیمهای غذایی ضدالتهاب حاوی سبزیجات تازه، میوهها، ماهیهای چرب و اسیدهای چرب امگا-3 میتوانند شدت بیماری را کاهش دهند.
همچنین، عدم فعالیت بدنی، کمخوابی و مصرف الکل و سیگار میتوانند بهطور غیرمستقیم باعث فعال شدن مسیرهای التهابی و تشدید پسوریازیس شوند.
مکانیزم سلولی و مولکولی بروز پسوریازیس
در سطح سلولی، پسوریازیس با فعال شدن بیشازحد سلولهای T و تولید سیتوکینهای التهابی مانند TNF-α، IL-17 و IL-23 مشخص میشود. این سیتوکینها باعث افزایش سرعت تقسیم سلولهای اپیدرم و التهاب مزمن در پوست میشوند.
همچنین، عروق خونی کوچک در سطح پوست گشاد شده و باعث قرمزی و التهاب میشوند. این تغییرات مولکولی توضیح میدهند که چرا پسوریازیس یک بیماری مزمن و قابل برگشت است و درمان کامل آن نیازمند ترکیبی از داروهای موضعی، سیستمیک و تغییر سبک زندگی است.
عوامل تشدیدکننده در طول بیماری
بسیاری از بیماران مبتلا به پسوریازیس متوجه میشوند که علائم آنها در شرایط خاص تشدید میشود. از جمله عوامل تشدیدکننده میتوان به موارد زیر اشاره کرد:
-
مصرف الکل و سیگار
-
استرس شدید یا تغییرات روانی
-
عفونتهای باکتریایی و ویروسی
-
تغییرات هورمونی مانند بلوغ، بارداری یا یائسگی
-
داروهای خاص و عدم پایبندی به درمان
با شناسایی و کنترل این عوامل، میتوان دفعات بروز و شدت حملات بیماری را کاهش داد.
پیشگیری و کنترل پسوریازیس
اگرچه پسوریازیس یک بیماری مزمن و غیرقابل پیشبینی است، اما با رعایت چند نکته میتوان از تشدید آن جلوگیری کرد:
-
مراقبت و مرطوبسازی روزانه پوست
-
اجتناب از لباسهای تنگ و تحریککننده
-
مدیریت استرس و تمرین تکنیکهای آرامسازی
-
مصرف رژیم غذایی سالم و ضدالتهاب
-
پیگیری منظم با متخصص پوست و رعایت دقیق درمان تجویز شده
جمعبندی
پسوریازیس نتیجه ترکیبی از عوامل ژنتیکی، اختلال سیستم ایمنی، عوامل محیطی و سبک زندگی است. این بیماری با فعال شدن بیشازحد سیستم ایمنی، افزایش سرعت تکثیر سلولهای پوست و ایجاد التهاب مزمن همراه است. شناخت دقیق عوامل بروز و تشدید بیماری، همراه با رعایت سبک زندگی سالم و درمان مناسب، میتواند به کنترل علائم و بهبود کیفیت زندگی بیماران کمک کند. در نهایت، پسوریازیس یک بیماری قابل مدیریت است و با همکاری بیمار و پزشک متخصص میتوان آن را کنترل و پیشگیری نمود.
انواع پسوریازیس
پسوریازیس یک بیماری مزمن پوستی است که از اختلالات سیستم ایمنی ناشی میشود و باعث تکثیر سریع سلولهای پوستی میشود. این تکثیر بیش از حد منجر به تجمع سلولهای مرده پوست روی سطح پوست و ایجاد ضایعات قرمز، ضخیم و پوستهپوسته میشود. پسوریازیس میتواند در هر سنی بروز کند و نواحی مختلف بدن را درگیر کند. شناخت دقیق انواع پسوریازیس به پزشکان و بیماران کمک میکند تا تشخیص صحیح، درمان مناسب و پیشگیری از عوارض را انجام دهند. در این مقاله به بررسی جامع انواع پسوریازیس پرداخته شده و جزئیات هر نوع ارائه میشود.
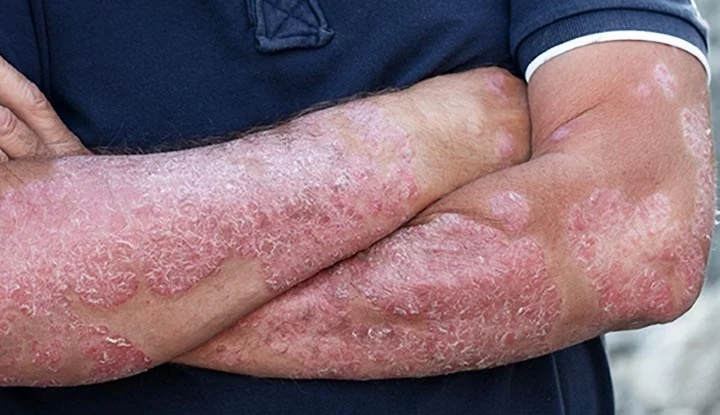
پسوریازیس پلاک (Plaque Psoriasis)
پسوریازیس پلاک شایعترین نوع پسوریازیس است و بیش از ۸۰ درصد بیماران را شامل میشود. در این نوع، لکههای ضخیم قرمز با پوستههای سفید یا نقرهای روی پوست ظاهر میشوند. این ضایعات میتوانند در هر نقطهای از بدن، از جمله سر، آرنج، زانو، تنه و کمر ایجاد شوند. بهترین نوشیدنی برای پسوریازیس
ضایعات پلاک معمولاً با خارش متوسط تا شدید همراه هستند و در صورت خراشیده شدن، خونریزی جزئی ایجاد میکنند. شدت بیماری متغیر است و برخی بیماران تنها چند ضایعه کوچک دارند، در حالی که دیگران دچار ضایعات وسیع و پوشاننده بخشهای زیادی از بدن میشوند.
این نوع پسوریازیس معمولاً مزمن است و در فصول سرد سال یا در شرایط استرس، شدت آن افزایش مییابد. درمان شامل کرمهای موضعی، پمادهای کورتیکواستروئید، داروهای سیستمیک و لیزر درمانی است.
پسوریازیس قطرهای (Guttate Psoriasis)
پسوریازیس قطرهای نوعی از پسوریازیس است که اغلب پس از عفونتهای ویروسی یا باکتریایی به ویژه استرپتوکوک گلو بروز میکند. در این نوع، ضایعات کوچک شبیه قطره روی پوست ظاهر میشوند و معمولاً نواحی بازوها، ساق پا و تنه را درگیر میکنند.
این نوع بیشتر در کودکان و نوجوانان مشاهده میشود و شروع آن ناگهانی است. ضایعات قطرهای ممکن است خارش داشته باشند و در برخی افراد پس از چند هفته یا ماه بدون درمان بهبود مییابند. با این حال، در برخی بیماران، پسوریازیس قطرهای میتواند به پسوریازیس پلاک مزمن تبدیل شود. داروی پسوریازیس کشف شد
پسوریازیس معکوس (Inverse Psoriasis)
پسوریازیس معکوس نوعی پسوریازیس است که نواحی چیندار بدن را درگیر میکند، مانند زیر بغل، کشاله ران، زیر سینه و پشت زانو. در این نوع، ضایعات قرمز، صاف و بدون پوستهریزی مشخص میشوند، اما التهاب، سوزش و خارش شدید دارند.
به دلیل قرار گرفتن این نواحی در تماس دائم با پوست دیگر یا لباس، این نوع پسوریازیس مستعد عفونتهای قارچی است. رعایت بهداشت، خشک نگه داشتن نواحی چیندار و استفاده از لباسهای نخی نرم نقش مهمی در کاهش شدت علائم دارد.
پسوریازیس اریترودرمیک (Erythrodermic Psoriasis)
پسوریازیس اریترودرمیک یکی از شدیدترین انواع پسوریازیس است که کل بدن یا بخش بزرگی از پوست را درگیر میکند. در این حالت، پوست قرمز، ملتهب و متورم است و پوستهریزی گسترده دارد.
این نوع پسوریازیس میتواند باعث تب، لرز، خارش شدید و از دست رفتن مایع و الکترولیتها شود و در موارد شدید تهدیدکننده زندگی است. بیماران معمولاً نیاز به بستری شدن و درمان اورژانسی دارند.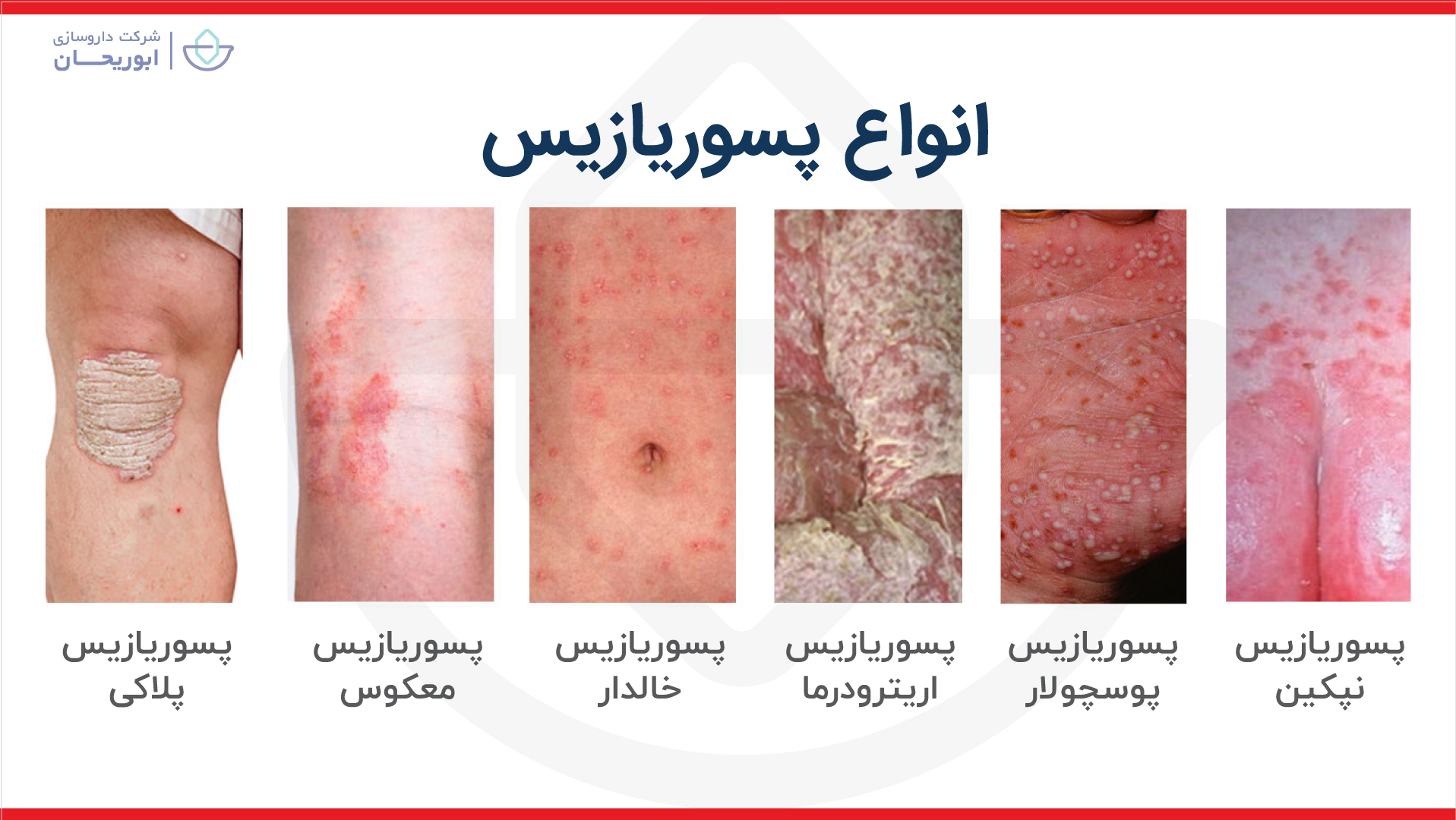
پسوریازیس چرکی (Pustular Psoriasis)
پسوریازیس چرکی با ایجاد تاولهای کوچک پر از چرک روی پوست مشخص میشود. این نوع میتواند محدود به دستها و پاها باشد یا به شکل گسترده در سراسر بدن ظاهر شود.
این نوع پسوریازیس اغلب با تب، لرز و ضعف عمومی بدن همراه است و میتواند عوارض جدی ایجاد کند. درمان آن نیازمند داروهای سیستمیک و نظارت دقیق پزشک است.
پسوریازیس ناخن (Nail Psoriasis)
پسوریازیس ناخن ممکن است به تنهایی یا همراه با پسوریازیس پوستی دیده شود. ناخنها دچار تغییر شکل، ضخامت، شکستگی، فرورفتگی و تغییر رنگ میشوند.
پسوریازیس ناخن ممکن است باعث درد و ناراحتی شود و عملکرد طبیعی ناخن و دستها را مختل کند. درمان این نوع شامل کرمهای موضعی، داروهای سیستمیک و در موارد خاص، تزریق دارو به داخل ناخن است.
پسوریازیس سر (Scalp Psoriasis)
پسوریازیس سر میتواند از یک ناحیه کوچک پشت خط مو شروع شود و به کل پوست سر گسترش یابد. این نوع باعث خارش شدید، پوستهریزی سفید یا نقرهای و گاهی خونریزی سطحی میشود.
به دلیل ظاهر قابل مشاهده و ناراحتی پوستی، بیماران ممکن است دچار اضطراب و کاهش اعتماد به نفس شوند. پسوریازیس سر میتواند به ابرو، گوش و گردن نیز گسترش یابد و درمان آن معمولاً شامل شامپوهای دارویی، کرمها و در موارد شدید داروهای سیستمیک است.
پسوریازیس تناسلی (Genital Psoriasis)
پسوریازیس تناسلی نوعی پسوریازیس معکوس است که ناحیه آلت تناسلی، کشاله ران و بیضهها را درگیر میکند. این نوع باعث قرمزی، التهاب، خارش و سوزش میشود و به دلیل حساسیت ناحیه و تماس با لباس، ناراحتی قابل توجهی ایجاد میکند.
این نوع پسوریازیس در مردان و زنان به طور یکسان دیده میشود و اغلب با دیگر انواع پسوریازیس همراه است. درمان موضعی ملایم و رعایت بهداشت اهمیت زیادی دارد و در موارد شدید ممکن است داروهای سیستمیک تجویز شود.
پسوریازیس کف دست و پا (Palmoplantar Psoriasis)
پسوریازیس کف دست و پا نوعی بیماری مزمن است که نواحی کف دست و کف پا را درگیر میکند. این نوع معمولاً باعث پوستهریزی ضخیم، ترک خوردگی و درد شدید میشود.
بیماران ممکن است در انجام فعالیتهای روزمره مانند راه رفتن، گرفتن اشیاء یا کارهای دستی دچار مشکل شوند. درمان شامل کرمها و لوسیونهای موضعی، درمان نور و داروهای سیستمیک است.
پسوریازیس کودک (Pediatric Psoriasis)
پسوریازیس در کودکان ممکن است علائم متفاوتی نسبت به بزرگسالان داشته باشد. ضایعات اغلب نواحی پوست سر، آرنج، زانو و تنه را درگیر میکنند و ممکن است با پسوریازیس قطرهای همراه باشند.
در کودکان، این بیماری نیاز به پیگیری دقیق دارد، زیرا تأثیر بر رشد، خواب و کیفیت زندگی آنها قابل توجه است. درمان معمولاً شامل داروهای ملایم موضعی و روشهای غیردارویی مانند کنترل استرس و رعایت بهداشت است.
جمعبندی
شناخت انواع پسوریازیس و ویژگیهای هر نوع برای تشخیص دقیق، پیشگیری از عوارض و انتخاب روش درمان مناسب اهمیت زیادی دارد. برخی انواع مانند پسوریازیس پلاک و ناخن مزمن هستند و نیازمند مراقبت طولانی مدتاند، در حالی که انواع چرکی و اریترودرمیک میتوانند تهدیدکننده زندگی باشند و نیازمند درمان فوری هستند. عکس انواع پسوریازیس
با آگاهی کامل از انواع پسوریازیس و رعایت دستورالعملهای درمانی، بیماران میتوانند کیفیت زندگی خود را بهبود بخشند، از بروز عوارض شدید جلوگیری کنند و علائم خود را تحت کنترل درآورند. مدیریت صحیح بیماری شامل ترکیبی از درمانهای موضعی، سیستمیک، مراقبتهای بهداشتی و پشتیبانی روانی است که به کاهش علائم و بهبود سلامت کلی کمک میکند.
بهترین درمان پسوریازیس
پسوریازیس یک بیماری مزمن پوستی است که میتواند تمام بدن را تحت تأثیر قرار دهد و باعث ایجاد لکههای قرمز، خارش، سوزش و پوستهریزی شود. این بیماری معمولاً خودایمنی است و سیستم ایمنی بدن به اشتباه سلولهای پوستی را مورد حمله قرار میدهد و باعث تولید بیش از حد سلولهای جدید پوست میشود. درمان این بیماری به دلیل مزمن بودن و شدت علائم میتواند پیچیده باشد و نیازمند ترکیبی از روشهای درمانی و مراقبتی است. در این مقاله به بررسی بهترین روشهای درمان پسوریازیس، علل مؤثر و راهکارهای کنترل آن پرداخته میشود.
علت بروز پسوریازیس
پسوریازیس زمانی ایجاد میشود که سیستم ایمنی بدن بیش از حد فعال شده و چرخه رشد سلولهای پوستی به طور غیر طبیعی سریع شود. در حالت طبیعی، سلولهای پوستی طی ۲۸ روز جایگزین میشوند، اما در افراد مبتلا به پسوریازیس این فرایند ممکن است تنها در ۳ تا ۷ روز رخ دهد.
عوامل ژنتیکی نقش مهمی در بروز بیماری دارند و داشتن سابقه خانوادگی احتمال ابتلا را افزایش میدهد. علاوه بر این، عوامل محیطی مانند استرس، عفونتها، مصرف برخی داروها، کمخوابی، رژیم غذایی نامناسب و آسیبهای پوستی میتوانند بیماری را تشدید کنند.
انواع پسوریازیس
برای انتخاب بهترین روش درمان، ابتدا باید نوع پسوریازیس مشخص شود. انواع شایع آن عبارتاند از:
-
پسوریازیس پلاکی: رایجترین نوع، که با لکههای قرمز، ضخیم و پوستهدار همراه است
-
پسوریازیس معکوس: در چینهای پوست، کشاله ران، زیر بغل و نواحی تناسلی دیده میشود و معمولاً بدون پوستهریزی است
-
پسوریازیس پوست سر: باعث پوستهریزی و خارش شدید پوست سر میشود
-
پسوریازیس ناخن: باعث تغییر رنگ، ضخیم شدن و شکنندگی ناخنها میشود
-
پسوریازیس جوشی: شکل شدید و نادر با جوشهای چرکی کوچک روی پوست
بهترین روشهای درمان پسوریازیس
درمان پسوریازیس بر اساس شدت بیماری، محل درگیری و پاسخ فرد به درمان انتخاب میشود. ترکیبی از درمانهای موضعی، سیستمیک و تغییر سبک زندگی میتواند بهترین نتیجه را داشته باشد.
درمانهای موضعی
پمادها و کرمهای موضعی برای موارد خفیف تا متوسط بیماری مؤثرند. مهمترین آنها عبارتاند از:
-
استروئیدهای موضعی: مانند هیدروکورتیزون و بتامتازون برای کاهش التهاب و خارش. این داروها باید تحت نظر پزشک و در دورههای کوتاه استفاده شوند تا از نازک شدن پوست جلوگیری شود.
-
ویتامین D موضعی: کرمها و ژلهای کلسیتریول رشد غیرطبیعی سلولهای پوستی را کنترل میکنند.
-
مرطوبکنندهها: استفاده از کرمهای بدون عطر و نرمکنندهها مانند وازلین و آکوافور برای کاهش خشکی و خارش ضروری است.
-
پمادهای غیر استروئیدی: تاکرولیموس و پیمکرولیموس برای نواحی حساس پوست مانند صورت و نواحی تناسلی مناسب هستند. قاتل پسوریازیس
درمانهای سیستمیک
برای موارد متوسط تا شدید که به درمان موضعی پاسخ نمیدهند، درمان سیستمیک استفاده میشود:
-
داروهای خوراکی: متوترکسات، سیکلوسپورین و آکیترتین به کاهش فعالیت سیستم ایمنی و التهاب کمک میکنند.
-
بیولوژیکها: داروهای جدید مانند آدالیموماب، اتانرسپت و اوستکینوماب سلولهای خاص ایمنی را هدف قرار میدهند و در موارد شدید بسیار مؤثر هستند. این داروها معمولاً برای بیمارانی که به سایر درمانها پاسخ نمیدهند، تجویز میشوند.
نوردرمانی
نور UVB میتواند رشد غیرطبیعی سلولهای پوستی را کاهش دهد و برای بیماران مبتلا به پسوریازیس متوسط تا شدید مفید است. درمان باید تحت نظر متخصص پوست و با رعایت فاصلههای زمانی مشخص انجام شود تا از آسیب پوست جلوگیری شود.
تغییر سبک زندگی
کنترل سبک زندگی نقش مهمی در کاهش شدت بیماری دارد: شفا یافتگان پسوریازیس نی نی سایت
-
حفظ رژیم غذایی سالم و کاهش مصرف چربیهای اشباع و غذاهای فرآوریشده
-
کاهش مصرف الکل و ترک سیگار
-
مدیریت استرس از طریق ورزش، مدیتیشن و خواب کافی
-
پرهیز از لباسهای تنگ و مصنوعی
-
مراقبت و مرطوب نگه داشتن پوست بهصورت روزانه عکس بیماری پسوریازیس صورت
کنترل عوامل محرک
عوامل محیطی و رفتاری میتوانند پسوریازیس را تشدید کنند. بنابراین جلوگیری از عفونتها، اجتناب از آسیبهای پوستی، استفاده از صابونهای ملایم و محافظت از پوست در برابر نور مستقیم خورشید اهمیت دارد.
پیشگیری از عود بیماری
با وجود مزمن بودن پسوریازیس، رعایت موارد زیر میتواند از عود یا تشدید علائم جلوگیری کند:
-
مراقبت مداوم از پوست با مرطوبکنندهها و کرمهای درمانی
-
مراجعه منظم به متخصص پوست برای ارزیابی وضعیت بیماری
-
رعایت سبک زندگی سالم و مدیریت استرس
-
استفاده صحیح و منظم از داروهای تجویز شده
جمعبندی
بهترین درمان پسوریازیس ترکیبی از روشهای موضعی، سیستمیک، نوردرمانی و تغییر سبک زندگی است. درمان موفق نیازمند پایبندی بیمار به دستور پزشک، مراقبت مداوم از پوست و جلوگیری از عوامل تشدیدکننده بیماری است. هرچند درمان قطعی برای پسوریازیس وجود ندارد، اما با رعایت این روشها میتوان شدت علائم را کاهش داد، کیفیت زندگی را بهبود بخشید و از عود مکرر بیماری پیشگیری کرد.
کنترل مداوم و پیگیری درمان با متخصص پوست، استفاده صحیح از داروها و ایجاد محیط پوستی سالم میتواند به بیماران کمک کند تا زندگی روزمره خود را بدون ناراحتی و درد ناشی از پسوریازیس ادامه دهند. بهترین پماد برای درمان پسوریازیس
بهترین پماد برای درمان پسوریازیس








دیدگاه کاربران
مطلب بسیار مفید و آموزنده بود، ممنون!
امیدوارم پستهای بیشتری در این زمینه ببینیم.
ارسال دیدگاه