بستن لوله در مردان بهتر است یا زنان
بستن لوله یکی از روشهای دائمی پیشگیری از بارداری است که در مردان با وازکتومی و در زنان با توبکتومی انجام میشود. انتخاب بهترین روش همیشه سوال بسیاری از زوجها و مردان است، زیرا هر دو روش دائمی هستند و مزایا و معایب خاص خود را دارند. در این مقاله، به صورت طولانی، جامع و سئو شده به مقایسه بستن لوله در مردان و زنان، مزایا، معایب، ریسکها، هزینهها و نکات پزشکی مربوطه میپردازیم تا خواننده بتواند تصمیمی آگاهانه و دقیق اتخاذ کند.
تفاوتهای اساسی وازکتومی و توبکتومی
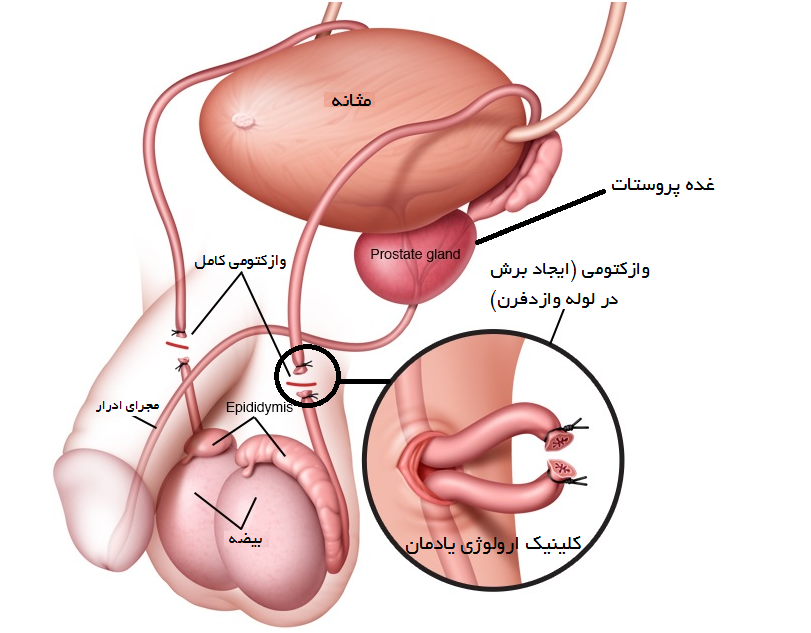
وازکتومی عملی است که طی آن لولههای وازدفران مردان مسدود میشود و اسپرم قادر به ورود به مایع منی نخواهد بود. این عمل با بیحسی موضعی انجام میشود و دوره نقاهت کوتاهی دارد.
توبکتومی در زنان عملی است که لولههای فالوپ قطع یا مسدود میشود تا تخمک نتواند به رحم برسد و لقاح رخ ندهد. این عمل معمولاً تحت بیهوشی عمومی یا منطقهای انجام میشود و دوره نقاهت طولانیتری دارد.
مزایای بستن لوله در مردان
-
کمتهاجمی بودن عمل: وازکتومی معمولاً با بیحسی موضعی و برش کوچک انجام میشود، بنابراین درد و دوره نقاهت کوتاهتری دارد.
-
هزینه کمتر: هزینه وازکتومی در ایران بین ۳ تا ۱۰ میلیون تومان و در مراکز دولتی بین ۲ تا ۵ میلیون تومان است، در حالی که توبکتومی هزینه بیشتری دارد.
-
تأثیر نداشتن بر هورمون و میل جنسی: تولید تستوسترون و عملکرد جنسی در مردان پس از وازکتومی تغییر نمیکند.
-
بازگشت سریع به فعالیتهای روزانه: مردان معمولاً بعد از چند روز میتوانند فعالیتهای عادی خود را از سر بگیرند.
-
خطر کمتر عوارض جدی: وازکتومی با کمترین ریسک عوارض بلندمدت همراه است.
معایب بستن لوله در مردان
-
دائمی بودن و دشواری بازگرداندن باروری در صورت پشیمانی
-
درد، تورم و کبودی کوتاهمدت
مزایای بستن لوله در زنان
-
پیشگیری دائمی و بسیار مؤثر از بارداری
-
کاهش نیاز به روشهای پیشگیری موقت و هورمونی
-
امکان انجام با تکنیک لاپاراسکوپی که دوره نقاهت را کوتاهتر میکند
معایب بستن لوله در زنان
-
عمل جراحی نیازمند بیهوشی است و ریسکهای مرتبط با بیهوشی وجود دارد
-
عوارض کوتاهمدت شامل درد شکم، خونریزی و عفونت بستن لوله مردان قابل برگشت است
-
عوارض نادر شامل آسیب به ارگانهای داخلی یا انسداد ناقص
-
هزینه بیشتر نسبت به وازکتومی؛ در ایران معمولاً ۷ تا ۲۰ میلیون تومان هزینه عمل وازکتومی مردان
مقایسه ریسکها و عوارض
| ویژگی | وازکتومی | توبکتومی |
|---|---|---|
| نوع بیهوشی | موضعی | عمومی یا منطقهای |
| میزان تهاجم | کم | متوسط تا زیاد |
| درد و نقاهت | کوتاه | متوسط |
| هزینه | کمتر | بیشتر |
| بازگرداندن باروری | ممکن، نسبتاً موفق | دشوارتر و کمتر موفق |
| تأثیر بر هورمون و میل جنسی | ندارد | ندارد |
| ریسک عوارض جدی | کم | بیشتر |
هزینهها و مقایسه اقتصادی
وازکتومی به دلیل کمتهاجمی بودن و عدم نیاز به بیهوشی عمومی، هزینه کمتری دارد. توبکتومی علاوه بر هزینه بالای عمل جراحی، نیازمند مراقبتهای بعدی، بیهوشی و امکانات بیشتر است که مجموعاً هزینه کل را افزایش میدهد. از لحاظ اقتصادی، وازکتومی برای زوجهایی که به دنبال روش دائمی با صرفه اقتصادی هستند، مناسبتر است.
نکات مهم قبل از انتخاب روش
-
تصمیمگیری دائمی: هر دو روش دائمی هستند و بازگرداندن باروری همیشه موفق نیست، بنابراین مشاوره پزشکی و بررسی شرایط فردی ضروری است.
-
سن و تعداد فرزند: بسیاری از مراکز پزشکی انجام وازکتومی را برای مردان بالای ۳۰ سال و داشتن حداقل یک یا دو فرزند توصیه میکنند. برای توبکتومی، توصیهها مشابه و در برخی کشورها سختگیرانهتر است. بستن لوله مردان موقت
-
شرایط پزشکی و ریسکها: مردان معمولاً با کمترین ریسک میتوانند وازکتومی انجام دهند، در حالی که زنان برای توبکتومی نیاز به جراحی با بیهوشی و بررسی شرایط پزشکی دقیق دارند.
-
هزینه و دسترسی: وازکتومی از نظر مالی مقرون به صرفهتر و در دسترستر است، خصوصاً در مراکز خصوصی و دولتی با تعرفه مناسب.
جمعبندی
با توجه به مقایسه مزایا، معایب، ریسکها و هزینهها، میتوان گفت که از لحاظ پزشکی، اقتصادی و کمتهاجمی بودن، بستن لوله در مردان (وازکتومی) نسبت به بستن لوله در زنان (توبکتومی) گزینه مناسبتر و ایمنتری است. با این حال، انتخاب نهایی باید بر اساس شرایط جسمی، تعداد فرزند، آگاهی کامل از دائمی بودن روش و مشاوره پزشکی انجام شود تا نتیجه مطلوب و رضایتبخش حاصل شود.
بستن لوله مردان قابل برگشت است؟
بستن لوله در مردان یا وازکتومی یکی از روشهای دائمی پیشگیری از بارداری است که بسیاری از مردان برای جلوگیری از حاملگی ناخواسته آن را انتخاب میکنند. با این حال، برخی افراد بعد از مدتی ممکن است نظرشان تغییر کند و بخواهند قابلیت باروری خود را بازگردانند. این مقاله به طور کامل و جامع به موضوع برگشتپذیری وازکتومی، روشهای جراحی بازگشت، موفقیت آن و مراقبتهای لازم میپردازد.
وازکتومی چیست؟
وازکتومی یک عمل جراحی سرپایی است که طی آن لولههای وازدفران که اسپرم را از بیضهها به مجرای انزال منتقل میکنند، قطع یا مسدود میشوند. این عمل باعث میشود که اسپرم در مایع منی وجود نداشته باشد و در نتیجه بارداری رخ ندهد. وازکتومی تاثیری بر تولید هورمونها، میل جنسی، نعوظ یا ارگاسم ندارد و عملکرد جنسی مرد به صورت طبیعی ادامه مییابد.
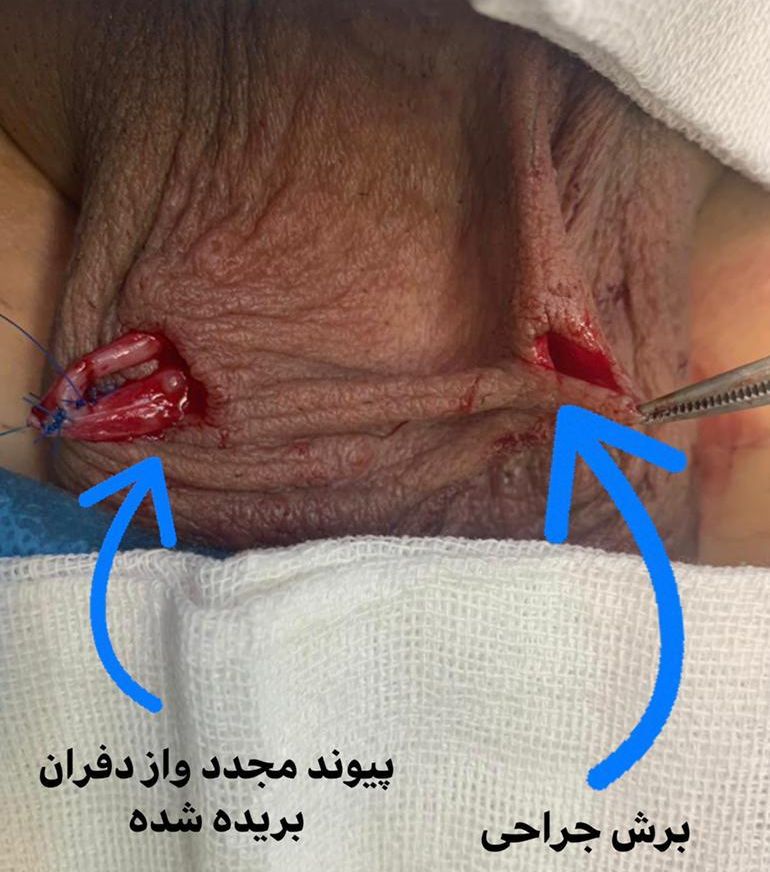
برگشتپذیری وازکتومی
وازکتومی به عنوان روشی دائمی طراحی شده است، اما در بسیاری از موارد، بازگرداندن آن با جراحی ممکن است. فرآیند بازگشت وازکتومی با نام واریکوستومی یا واسوواستومی شناخته میشود. در این روش، لولههای وازدفران که قبلاً بریده شده یا مسدود شدهاند، مجدداً به یکدیگر متصل میشوند تا مسیر عبور اسپرم بازگردد. بستن لوله در مردان بهتر است یا زنان نی نی سایت
چه عواملی در موفقیت بازگشت وازکتومی تأثیر دارند
موفقیت بازگشت وازکتومی به عوامل متعددی بستگی دارد که مهمترین آنها عبارتند از:
-
مدت زمان گذشته از وازکتومی: هر چه فاصله بین وازکتومی و جراحی بازگشت کوتاهتر باشد، شانس موفقیت بالاتر است. معمولاً جراحی در ۵ تا ۱۰ سال اول بعد از وازکتومی بیشترین موفقیت را دارد.
-
نوع روش وازکتومی اولیه: روشهای بدون تیغ و کمتهاجمی معمولاً برای بازگشت آسانتر هستند.
-
تجربه جراح: مهارت و تجربه جراح نقش مهمی در موفقیت عمل دارد.
-
شرایط بافت و لولهها: هر چه آسیب و اسکار کمتر باشد، بازگشت راحتتر انجام میشود.
مراحل جراحی بازگشت وازکتومی
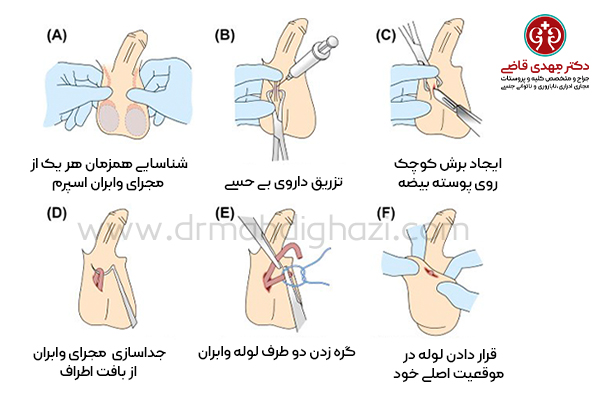
جراحی بازگشت وازکتومی معمولاً تحت بیحسی موضعی یا عمومی انجام میشود و شامل مراحل زیر است:
-
بررسی دقیق وضعیت وازکتومی اولیه و معاینه قبل از عمل
-
بیحسی ناحیه کیسه بیضه و آمادهسازی محل عمل
-
دسترسی به لولههای وازدفران و بررسی امکان اتصال مجدد
-
استفاده از میکروسکوپ جراحی برای اتصال دقیق لولهها
-
بخیه دقیق محل اتصال و بستن برش
مراقبتهای بعد از جراحی بازگشت
بعد از جراحی بازگشت وازکتومی، مراقبتهای بعد از عمل برای کاهش درد و تورم و افزایش شانس موفقیت ضروری است:
-
استراحت نسبی و خودداری از فعالیتهای سنگین و ورزش شدید به مدت چند روز
-
استفاده از کمپرس سرد برای کاهش تورم و درد
-
پوشیدن لباس زیر حمایتی برای کاهش فشار روی کیسه بیضه
-
مصرف داروهای مسکن و ضد التهاب تجویز شده توسط پزشک
-
رعایت بهداشت محل عمل و جلوگیری از لمس بیش از حد محل برش
-
پیگیری آزمایش اسپرم برای بررسی بازگشت جریان اسپرم به مایع منی
موفقیت بازگشت وازکتومی
موفقیت بازگشت وازکتومی به دو شکل سنجیده میشود:
-
وجود اسپرم در مایع منی: معمولاً ۳ تا ۶ ماه بعد از جراحی بازگشت، اسپرم در مایع منی مشاهده میشود.
-
باروری موفق: توانایی مرد در باردار کردن همسر. موفقیت باروری ممکن است با درصدی کمتر از بازگشت جریان اسپرم رخ دهد، بسته به شرایط زن و مرد.
آمارها نشان میدهند که:
-
شانس بازگشت جریان اسپرم تا ۹۰ درصد در پنج سال اول پس از وازکتومی اولیه وجود دارد.
-
شانس باروری موفق حدود ۵۰ تا ۷۰ درصد است و کاهش آن با گذر زمان افزایش مییابد.
محدودیتها و نکات مهم
-
بازگشت وازکتومی یک عمل پیچیده است و نیاز به تجربه و تجهیزات جراحی میکروسکوپی دارد.
-
موفقیت آن همیشگی نیست و ممکن است نیاز به تکرار عمل یا روشهای کمکباروری داشته باشد.
-
این روش هیچ محافظتی در برابر بیماریهای مقاربتی ایجاد نمیکند.
-
تصمیم برای بازگشت وازکتومی باید با مشورت کامل پزشک و بررسی شرایط زوجین اتخاذ شود.
روشهای جایگزین برای بازگرداندن باروری
در برخی موارد که جراحی بازگشت وازکتومی موفقیتآمیز نیست یا امکان آن وجود ندارد، روشهای جایگزین باروری توصیه میشوند:
-
نمونهبرداری از بیضه (TESE): برداشت اسپرم مستقیماً از بیضهها و استفاده از آن برای IVF یا ICSI
-
IVF و ICSI: لقاح آزمایشگاهی اسپرم و تخمک و انتقال جنین به رحم همسر
-
استفاده از اسپرم اهدایی: در صورتی که بازگرداندن اسپرم مرد امکانپذیر نباشد
نتیجهگیری
وازکتومی یک روش پیشگیری دائمی و مؤثر است، اما بازگشت آن با جراحی امکانپذیر است و شانس موفقیت بالایی دارد، به ویژه اگر فاصله زمانی کوتاه باشد و عمل توسط جراح متخصص و با تجربه انجام شود. آگاهی از محدودیتها و مشورت با پزشک متخصص، کلید دستیابی به نتایج مطلوب در بازگرداندن باروری مردان است.
چه بیماری باعث عقیم شدن مرد میشود؟
عقیم شدن یا ناباروری مردان به عدم توانایی مرد برای ایجاد لقاح طبیعی گفته میشود. این مشکل میتواند ناشی از عوامل ژنتیکی، هورمونی، ساختاری و یا بیماریهای مزمن باشد. ناباروری مردان بهطور مستقیم کیفیت، کمیت و حرکت اسپرم را تحت تأثیر قرار میدهد و باعث میشود لقاح طبیعی با تخمک به سختی انجام شود.
یکی از مهمترین دلایل ناباروری مردان، بیماریها و عفونتها هستند که میتوانند تولید یا انتقال اسپرم را مختل کنند. شناخت این بیماریها برای پیشگیری و درمان به موقع اهمیت زیادی دارد.
عفونتهای دستگاه تناسلی
عفونتهای باکتریایی و ویروسی در دستگاه تناسلی مردان میتوانند منجر به ناباروری شوند. عفونتهایی مانند اوریون، اپیدیدیمیت (التهاب مجرای اسپرمبر) و پروستاتیت مزمن میتوانند عملکرد بیضهها و کیفیت اسپرم را کاهش دهند.
عفونتهای منتقله از راه جنسی مانند سوزاک و کلامیدیا نیز باعث انسداد لولههای انتقال اسپرم و التهاب میشوند. در موارد شدید، این عفونتها میتوانند باعث زخم شدن لولهها و جلوگیری از عبور اسپرم شوند که نتیجه آن ناباروری دائمی است.
واریکوسل
واریکوسل به تورم وریدهای کیسه بیضه گفته میشود و یکی از شایعترین دلایل ناباروری مردان است. این بیماری میتواند دمای بیضهها را افزایش دهد و باعث کاهش تولید اسپرم و کیفیت آن شود. مطالعات نشان میدهند که جراحی اصلاح واریکوسل در بسیاری از موارد موجب بهبود تعداد و حرکت اسپرم و افزایش شانس باروری میشود.
اختلالات هورمونی
هورمونها نقش حیاتی در تولید اسپرم و عملکرد دستگاه تناسلی مردان دارند. بیماریهایی که باعث کاهش سطح تستوسترون یا اختلال در عملکرد غده هیپوفیز و هیپوتالاموس میشوند، میتوانند ناباروری ایجاد کنند.
اختلالات هورمونی ممکن است ناشی از بیماریهای مزمن، تومورها یا مصرف داروهای خاص باشند. کاهش تولید اسپرم به دلیل اختلال هورمونی معمولاً با علائمی مانند کاهش میل جنسی، خستگی و تغییرات جسمانی همراه است.
مشکلات ساختاری بیضهها
اختلالات آناتومیک و ساختاری بیضهها میتوانند به ناباروری منجر شوند. این مشکلات شامل بیضه نزول نکرده (کریپتورکیدیسم)، آسیبهای جسمی به بیضهها، یا برداشتن بیضهها به دلیل تومور است.
در بیضههای نزول نکرده، دمای غیرطبیعی باعث کاهش تولید اسپرم میشود. درمان به موقع این مشکل، به خصوص در کودکی، میتواند ریسک ناباروری را کاهش دهد.
انسداد مجاری اسپرم
انسداد در مسیر انتقال اسپرم نیز میتواند باعث عقیم شدن مردان شود. این انسداد ممکن است در واز دفران، اپیدیدیم یا مجرای انزال ایجاد شود. علل انسداد میتوانند شامل عفونت، آسیب، جراحیهای قبلی یا مشکلات مادرزادی باشند.
انسداد مجاری اسپرم باعث میشود اسپرم تولید شود ولی به مایع منی وارد نشود، که نتیجه آن ناباروری است. تشخیص به موقع و جراحی ترمیمی در بسیاری از موارد میتواند مشکل را برطرف کند.
بیماریهای ژنتیکی
بیماریهای ژنتیکی میتوانند تولید یا حرکت اسپرم را تحت تأثیر قرار دهند. سندرم کلاینفلتر، اختلالات کروموزومی و جهشهای ژنی خاص میتوانند باعث کاهش یا فقدان اسپرم شوند.
این نوع ناباروری معمولاً دائمی است و ممکن است تنها با روشهای کمک باروری مانند استخراج اسپرم و لقاح آزمایشگاهی (IVF) امکانپذیر باشد.
سرطان و درمانهای آن
سرطان بیضه، پروستات یا سایر سرطانهای سیستم تولید مثل میتوانند باعث ناباروری شوند. علاوه بر این، درمانهای سرطان شامل شیمیدرمانی و پرتو درمانی نیز تولید اسپرم را کاهش میدهند یا از بین میبرند.
در بسیاری از موارد، ذخیرهسازی اسپرم قبل از شروع درمانهای سرطان توصیه میشود تا امکان باروری بعدی حفظ شود.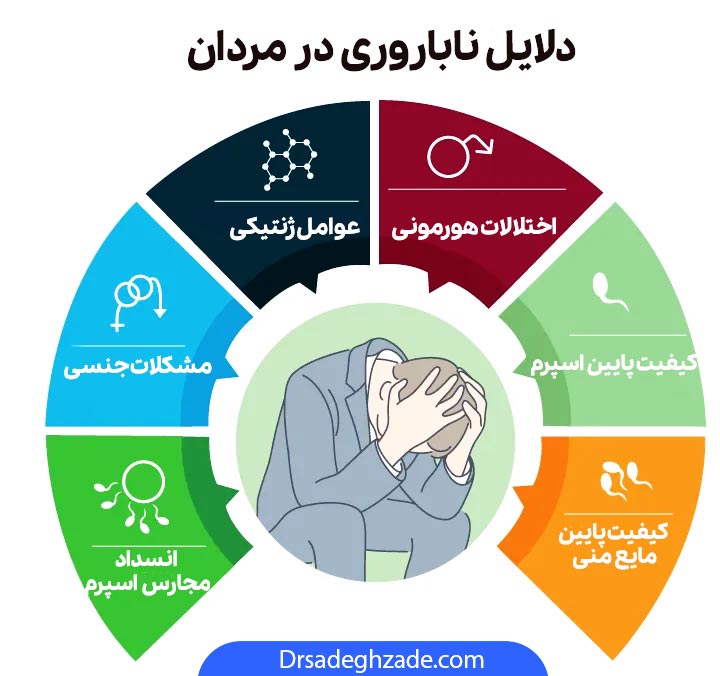
بیماریهای مزمن و سیستمیک
برخی بیماریهای مزمن مانند دیابت، بیماریهای کلیوی و کبدی، بیماریهای قلبی و اختلالات خودایمنی میتوانند به شکل غیرمستقیم ناباروری ایجاد کنند. این بیماریها میتوانند باعث اختلال در تولید هورمونها، کاهش کیفیت اسپرم و مشکلات عملکرد جنسی شوند. عکس بستن لوله مردان
سوءتغذیه و سبک زندگی ناسالم
هرچند بیماریهای جسمی اصلیترین عامل ناباروری هستند، سبک زندگی و تغذیه نیز نقش مهمی دارند. مصرف الکل، سیگار، مواد مخدر، استرس مزمن و رژیم غذایی نامتعادل میتوانند کیفیت اسپرم را کاهش دهند و شانس باروری را کاهش دهند.
راههای پیشگیری و درمان ناباروری مردان
تشخیص زودهنگام بیماریها و پیگیری منظم سلامت جنسی و تناسلی مردان میتواند به پیشگیری از ناباروری کمک کند. درمانهای مؤثر شامل:
-
درمان عفونتها با آنتیبیوتیک مناسب
-
جراحی اصلاح واریکوسل
-
درمان هورمونی در صورت اختلالات هورمونی
-
جراحی ترمیمی انسداد مجاری اسپرم
-
استفاده از تکنولوژیهای کمک باروری مانند IVF و ICSI در موارد شدید
نتیجهگیری
عقیم شدن مردان میتواند ناشی از عوامل متنوعی باشد که بیماریها و اختلالات جسمی یکی از مهمترین آنهاست. شناسایی و درمان به موقع این بیماریها، همراه با رعایت سبک زندگی سالم، میتواند شانس باروری را افزایش دهد. بیماریهایی مانند عفونتهای تناسلی، واریکوسل، اختلالات هورمونی، مشکلات ساختاری بیضهها، انسداد مجاری اسپرم، بیماریهای ژنتیکی و سرطان، از عوامل مهم ناباروری مردان هستند. مراقبت پزشکی منظم و تشخیص به موقع نقش حیاتی در حفظ توان باروری دارد.
عوارض بستن لوله مردان
چه چیزی اسپرم را ضعیف میکند؟
ضعیف شدن اسپرم یکی از مشکلات شایع در مردان است که میتواند بر قدرت باروری و توانایی ایجاد بارداری تأثیر بگذارد. کیفیت اسپرم شامل تعداد، حرکت، مورفولوژی (شکل) و حجم اسپرم میشود و عواملی که بر هر یک از این ویژگیها اثر میگذارند میتوانند باعث کاهش قدرت اسپرم شوند. در این مقاله، به صورت طولانی، جامع و سئو شده، به بررسی عوامل ضعیفکننده اسپرم، روشهای پیشگیری، درمانهای خانگی و پزشکی و نکات ضروری برای حفظ سلامت اسپرم میپردازیم.
عوامل تغذیهای و رژیم غذایی
یکی از مهمترین عوامل تأثیرگذار بر قدرت اسپرم، تغذیه و نوع رژیم غذایی است.
-
کمبود روی و سلنیوم: این مواد معدنی برای تولید اسپرم سالم ضروری هستند و کمبود آنها میتواند کیفیت اسپرم را کاهش دهد.
-
چربیهای اشباع و فست فودها: مصرف زیاد غذاهای فرآوریشده و چربیهای ناسالم باعث کاهش حرکت و تعداد اسپرم میشود.
-
کمبود ویتامین C و E: این ویتامینها آنتیاکسیدان قوی هستند و از آسیب به DNA اسپرم جلوگیری میکنند. کمبود آنها باعث ضعف اسپرم و کاهش قدرت باروری میشود.
-
کمبود پروتئین و رژیمهای نامتعادل: مصرف ناکافی پروتئین و رژیم غذایی فاقد تنوع میتواند تولید اسپرم را کاهش دهد.

سبک زندگی و عادات روزمره
سبک زندگی نقش مهمی در سلامت اسپرم دارد و تغییرات ساده میتواند قدرت اسپرم را بهبود یا کاهش دهد.
-
مصرف الکل و دخانیات: الکل و سیگار موجب کاهش تعداد اسپرم، ضعف حرکت و آسیب به مورفولوژی اسپرم میشوند.
-
استرس مزمن: استرس بالا تولید هورمون تستوسترون را کاهش داده و باعث ضعف اسپرم میشود.
-
کمتحرکی و چاقی: اضافه وزن و عدم فعالیت بدنی باعث کاهش کیفیت اسپرم میشود. سن قانونی بستن لوله مردان
-
حرارت زیاد بیضهها: استفاده طولانیمدت از لپتاپ روی پا، سونا و لباسهای تنگ باعث افزایش دمای بیضهها و کاهش کیفیت اسپرم میشود.

بیماریها و مشکلات پزشکی
برخی بیماریها و شرایط پزشکی میتوانند باعث کاهش قدرت اسپرم شوند.
-
عفونتهای دستگاه تناسلی: عفونتها میتوانند باعث التهاب و آسیب به سلولهای تولید اسپرم شوند.
-
واریکوسل: وریدهای گشاد شده در بیضهها باعث کاهش کیفیت اسپرم میشوند.
-
اختلالات هورمونی: کاهش هورمون تستوسترون یا مشکلات تیروئیدی میتواند اسپرم را ضعیف کند.
-
بیماریهای مزمن: دیابت، فشار خون بالا و بیماریهای قلبی بر کیفیت اسپرم اثر منفی دارند.
داروها و مواد شیمیایی
برخی داروها و مواد شیمیایی میتوانند به طور مستقیم کیفیت و حرکت اسپرم را کاهش دهند.
-
داروهای ضد التهاب قوی و استروئیدها: مصرف طولانی مدت آنها تولید اسپرم را کاهش میدهد.
-
برخی داروهای ضد فشار خون و شیمی درمانی: میتوانند باعث آسیب به DNA اسپرم شوند.
-
مواد شیمیایی صنعتی و آفتکشها: تماس طولانی با مواد سمی موجب کاهش حرکت و تعداد اسپرم میشود.
 هزینه بستن لوله مردان نی نی سایت
هزینه بستن لوله مردان نی نی سایت
سبک زندگی جنسی
-
انزال مکرر یا دیرهنگام: انزال بیش از حد یا بسیار کم ممکن است کیفیت اسپرم را کاهش دهد.
-
عدم محافظت در روابط جنسی: عفونتهای منتقله جنسی مانند کلامیدیا و گونوره موجب آسیب به اسپرم و ناباروری میشوند.
روشهای پیشگیری و تقویت اسپرم
-
مصرف میوه و سبزیجات تازه و سرشار از آنتیاکسیدان
-
کاهش مصرف چربیهای ناسالم و غذاهای فرآوریشده
-
ترک دخانیات و کاهش مصرف الکل
-
ورزش منظم و حفظ وزن مناسب
-
استفاده از لباسهای گشاد و جلوگیری از گرمای طولانیمدت بیضهها
-
درمان به موقع عفونتها و بیماریهای مزمن
-
مشاوره پزشکی برای بررسی هورمونها و مشکلات ژنتیکی
درمانهای پزشکی
-
مکملهای تغذیهای و ویتامینها: روی، سلنیوم، ویتامین C و E و ال-کارنیتین میتوانند کیفیت اسپرم را بهبود دهند.
-
داروهای هورمونی: در صورت اختلال هورمونی، پزشک ممکن است دارو تجویز کند.
-
جراحی واریکوسل: اصلاح واریکوسل میتواند باعث بهبود تعداد و کیفیت اسپرم شود.
-
درمان عفونتها: مصرف آنتیبیوتیک مناسب در عفونتهای دستگاه تناسلی ضروری است.
جمعبندی
ضعیف شدن اسپرم به عوامل متعدد تغذیهای، سبک زندگی، بیماریها، داروها و شرایط جنسی بستگی دارد. برای حفظ کیفیت و قدرت اسپرم، اصلاح رژیم غذایی، ورزش منظم، کنترل وزن، ترک دخانیات و الکل، محافظت در روابط جنسی و کنترل بیماریها ضروری است. در صورت ضعف اسپرم شدید یا طولانیمدت، مراجعه به پزشک و انجام آزمایشهای تخصصی، تشخیص دقیق علت و درمان مناسب میتواند شانس باروری را به طور قابل توجهی افزایش دهد.







دیدگاه کاربران
مطلب بسیار مفید و آموزنده بود، ممنون!
امیدوارم پستهای بیشتری در این زمینه ببینیم.
ارسال دیدگاه