چه زمانی باید کولونوسکوپی کرد؟
کولونوسکوپی یکی از روشهای تشخیصی و درمانی پرکاربرد در پزشکی است که برای بررسی روده بزرگ و بخش انتهایی روده کوچک به کار میرود. این روش با استفاده از لوله باریک و انعطافپذیری به نام کولونوسکوپ انجام میشود که در انتهای آن یک دوربین کوچک قرار دارد. بسیاری از بیماریهای دستگاه گوارش، بهویژه سرطان روده بزرگ، پولیپها و التهابات رودهای از طریق کولونوسکوپی تشخیص داده میشوند. اما سوالی که برای بسیاری از افراد پیش میآید این است که چه زمانی باید کولونوسکوپی انجام داد و چه نشانهها یا شرایطی فرد را ملزم به انجام این روش میکند؟
در این مقاله به طور کامل به بررسی شرایط و زمان مناسب برای کولونوسکوپی میپردازیم.
اهمیت کولونوسکوپی در تشخیص بیماریها
کولونوسکوپی به پزشکان این امکان را میدهد که داخل روده بزرگ را به طور مستقیم مشاهده کنند و حتی در صورت نیاز، نمونهبرداری یا خارج کردن پولیپها را انجام دهند. اهمیت این روش در آن است که بسیاری از بیماریها در مراحل اولیه بدون علامت هستند و کولونوسکوپی میتواند در پیشگیری از پیشرفت بیماریها، بهخصوص سرطان روده بزرگ، نقش حیاتی ایفا کند.
کولونوسکوپی برای غربالگری سرطان روده بزرگ
یکی از مهمترین دلایل انجام کولونوسکوپی، غربالگری سرطان روده بزرگ است.
-
توصیه میشود افراد بالای ۴۵ سال حتی در صورت نداشتن علائم خاص، برای غربالگری به پزشک مراجعه کنند.
-
اگر در خانواده سابقه سرطان روده بزرگ یا پولیپ وجود داشته باشد، انجام کولونوسکوپی باید در سنین پایینتر و با فواصل زمانی کوتاهتر صورت گیرد.
-
در افرادی که بیماریهای التهابی روده مانند کولیت اولسراتیو یا کرون دارند، غربالگری زودتر شروع میشود.
کولونوسکوپی هنگام مشاهده علائم هشداردهنده
علاوه بر غربالگری دورهای، در صورت بروز برخی علائم باید سریعتر به پزشک مراجعه کرده و کولونوسکوپی انجام داد:
-
خونریزی از مقعد یا مشاهده خون در مدفوع
-
تغییرات ناگهانی در اجابت مزاج (یبوست یا اسهال طولانیمدت بدون علت مشخص)
-
کاهش وزن غیرقابل توضیح
-
کمخونی ناشی از فقر آهن که علت آن مشخص نیست
-
درد شکمی مداوم یا نفخهای طولانیمدت
این علائم میتوانند نشانه بیماریهای جدی مانند سرطان، پولیپ یا بیماریهای التهابی روده باشند.
کولونوسکوپی در افراد پرخطر
برخی افراد به دلیل شرایط خاص یا سابقه خانوادگی، بیشتر در معرض بیماریهای روده بزرگ قرار دارند و باید زودتر و با فاصلههای کوتاهتر کولونوسکوپی انجام دهند. این افراد شامل:
-
کسانی که بستگان درجه اول آنها سابقه سرطان روده یا پولیپ داشتهاند.
-
بیماران مبتلا به سندرومهای ارثی مانند سندروم لینچ یا پولیپوز خانوادگی.
-
بیماران مبتلا به بیماریهای التهابی روده به مدت بیش از ۸ تا ۱۰ سال. قبل از کولونوسکوپی چه بخوریم
-
افرادی که سابقه پولیپ یا سرطان روده در گذشته داشتهاند.
کولونوسکوپی بعد از کشف پولیپ
اگر در یک کولونوسکوپی پولیپ کشف و خارج شود، پزشک براساس نوع و اندازه پولیپ، زمان کولونوسکوپی بعدی را تعیین میکند. معمولاً بین ۳ تا ۵ سال بعد از برداشتن پولیپ، کولونوسکوپی مجدد توصیه میشود.
کولونوسکوپی به عنوان روش درمانی
گاهی کولونوسکوپی تنها یک ابزار تشخیصی نیست بلکه نقش درمانی نیز دارد. به عنوان مثال:
-
برداشتن پولیپها قبل از سرطانی شدن
-
متوقف کردن خونریزیهای رودهای
-
گشاد کردن تنگیهای ایجاد شده در روده
بنابراین، کولونوسکوپی نهتنها در تشخیص بلکه در درمان برخی مشکلات نیز به کار میرود.
کولونوسکوپی در چه بازه زمانی باید تکرار شود؟
فاصله زمانی کولونوسکوپی به عوامل مختلفی بستگی دارد، از جمله:
-
سن بیمار
-
سابقه خانوادگی
-
وجود یا عدم وجود پولیپ در کولونوسکوپی قبلی
-
نوع بیماریهای زمینهای
برای افراد سالم و بدون سابقه بیماری، معمولاً هر ۱۰ سال یکبار کولونوسکوپی توصیه میشود. اما در افراد پرخطر یا کسانی که پولیپ داشتهاند، ممکن است هر ۳ تا ۵ سال یکبار نیاز به کولونوسکوپی باشد.
چه کسانی نیاز فوری به کولونوسکوپی دارند؟
-
افراد بالای ۴۵ سال که تاکنون کولونوسکوپی انجام ندادهاند.
-
کسانی که سابقه خانوادگی سرطان روده یا پولیپ دارند. کولونوسکوپی زنان چیست
-
افرادی که علائم هشداردهنده مانند خونریزی یا تغییرات در اجابت مزاج دارند.
-
بیمارانی که مبتلا به بیماریهای التهابی روده هستند.
جمعبندی
کولونوسکوپی یکی از موثرترین روشهای تشخیص و پیشگیری از بیماریهای جدی روده بزرگ است. بهترین زمان برای انجام این روش در افراد سالم، از ۴۵ سالگی آغاز میشود، اما در صورت وجود عوامل خطر یا علائم مشکوک، باید زودتر اقدام کرد. انجام به موقع کولونوسکوپی میتواند جان بسیاری از افراد را نجات دهد و از پیشرفت بیماریهای جدی جلوگیری کند.
عوارض کولونوسکوپی
کولونوسکوپی یکی از رایجترین و مهمترین روشهای تشخیصی در پزشکی است که برای بررسی دقیق روده بزرگ و تشخیص مشکلاتی مانند پولیپها، خونریزیهای گوارشی، التهابها و حتی سرطان کولون استفاده میشود. این روش با وجود اینکه بسیار کارآمد و ضروری است، مانند هر مداخله پزشکی دیگر میتواند عوارضی به همراه داشته باشد. شناخت این عوارض به بیماران کمک میکند با آمادگی بیشتر در این روند شرکت کنند و در صورت بروز علائم غیرطبیعی سریعاً اقدام کنند. در این مقاله به بررسی کامل عوارض کولونوسکوپی، میزان شیوع آنها و راههای پیشگیری از بروز مشکلات احتمالی میپردازیم.
عوارض شایع کولونوسکوپی
در بسیاری از موارد، کولونوسکوپی بدون مشکل جدی انجام میشود و بیماران فقط با علائم خفیف و گذرا مواجه میشوند. این عوارض معمولاً خودبهخود برطرف میشوند و جای نگرانی ندارند. برخی از شایعترین عوارض کولونوسکوپی عبارتند از:
-
نفخ و احساس پری شکم به دلیل ورود هوا یا گاز به روده.
-
درد خفیف شکم یا گرفتگی عضلات رودهای.
-
حالت تهوع یا احساس گیجی ناشی از داروهای آرامبخش.
-
سرگیجه و خوابآلودگی پس از پایان کولونوسکوپی.
-
یبوست یا اسهال خفیف که معمولاً موقتی است.
این علائم معمولاً در مدت یک تا دو روز برطرف میشوند و با استراحت، نوشیدن مایعات و رعایت رژیم غذایی سبک قابل کنترل هستند.
خونریزی پس از کولونوسکوپی
یکی از عوارض احتمالی کولونوسکوپی خونریزی است. این مشکل بیشتر در مواردی رخ میدهد که پزشک در حین کولونوسکوپی اقدام به برداشتن پولیپ یا نمونهبرداری (بیوپسی) میکند. خونریزی خفیف معمولاً طبیعی است و بهصورت لکههای خون در مدفوع مشاهده میشود، اما در برخی موارد ممکن است خونریزی شدیدتر باشد که نیاز به پیگیری پزشکی دارد.
سوراخ شدن روده (پرفوراسیون)
پرفوراسیون روده یکی از عوارض نادر اما جدی کولونوسکوپی است. این وضعیت زمانی رخ میدهد که دیواره روده در اثر وارد شدن فشار یا ابزار جراحی دچار آسیب و سوراخ شود. علائم این عارضه شامل درد شدید شکم، تب، تهوع و احساس ضعف است. اگر چنین شرایطی رخ دهد، بیمار باید فوراً به بیمارستان مراجعه کند و ممکن است نیاز به جراحی ترمیمی داشته باشد.
عفونت پس از کولونوسکوپی
هرچند احتمال بروز عفونت پس از کولونوسکوپی کم است، اما در برخی موارد ممکن است اتفاق بیفتد. این عارضه بیشتر در بیمارانی دیده میشود که سیستم ایمنی ضعیف دارند یا در حین کولونوسکوپی اقدام درمانی مانند برداشتن ضایعه انجام شده است. عفونت میتواند با علائمی مانند تب، لرز، ضعف و درد شکم همراه باشد. مصرف آنتیبیوتیک تحت نظر پزشک میتواند در کنترل این مشکل موثر باشد.
کولونوسکوپی برای تشخیص چه بیماری هایی است
واکنش به داروهای بیهوشی یا آرامبخش
در کولونوسکوپی معمولاً از داروهای آرامبخش یا بیهوشی کوتاهمدت استفاده میشود تا بیمار در حین انجام آزمایش راحتتر باشد. برخی بیماران ممکن است به این داروها حساسیت نشان دهند و دچار عوارضی مانند افت فشار خون، مشکلات تنفسی، تپش قلب یا واکنشهای آلرژیک شوند. به همین دلیل قبل از انجام کولونوسکوپی باید تمام سوابق دارویی و حساسیتهای احتمالی به پزشک اطلاع داده شود.
مشکلات گوارشی پس از کولونوسکوپی
بعضی بیماران پس از کولونوسکوپی ممکن است دچار مشکلات گوارشی موقت شوند. این مشکلات شامل تغییر در عادت دفع، یبوست، اسهال، یا دردهای شکمی خفیف است. این وضعیت معمولاً به دلیل تغییرات ایجاد شده در رودهها و مصرف داروهای مسهل برای تخلیه روده پیش از کولونوسکوپی رخ میدهد و بعد از چند روز برطرف میشود.
خونریزی شدید یا طولانیمدت
اگر پس از کولونوسکوپی خونریزی شدید، مداوم یا همراه با لخته خون مشاهده شود، این موضوع میتواند نشانه عارضه جدی باشد و باید فوراً به پزشک اطلاع داده شود. این وضعیت میتواند ناشی از آسیب به دیواره روده یا عروق خونی باشد.
علائم هشداردهنده پس از کولونوسکوپی
بیماران باید بدانند که در صورت بروز برخی علائم پس از کولونوسکوپی، مراجعه فوری به پزشک ضروری است. این علائم شامل:
-
درد شدید و مداوم شکم.
-
تب و لرز.
-
خونریزی شدید یا دفع مکرر خون از مقعد.
-
تهوع و استفراغ شدید.
-
احساس سرگیجه یا ضعف شدید.
راههای پیشگیری از عوارض کولونوسکوپی
هرچند عوارض کولونوسکوپی اجتنابناپذیر نیست، اما با رعایت برخی نکات میتوان خطر بروز آنها را به حداقل رساند. از جمله اقدامات پیشگیرانه میتوان به موارد زیر اشاره کرد:
-
اطلاع کامل به پزشک درباره سوابق بیماری، داروهای مصرفی و حساسیتها.
-
رعایت دقیق دستورالعملهای مربوط به رژیم غذایی و مصرف ملینها قبل از کولونوسکوپی.
-
خودداری از مصرف داروهای رقیقکننده خون بدون مشورت با پزشک.
-
پرهیز از سیگار کشیدن و نوشیدنیهای الکلی قبل و بعد از کولونوسکوپی.
-
استراحت کافی پس از انجام کولونوسکوپی و اجتناب از فعالیتهای سنگین در 24 ساعت نخست.
نتیجهگیری
کولونوسکوپی یک روش بسیار ارزشمند برای تشخیص و پیشگیری از بیماریهای روده بزرگ است. با این حال، مانند هر روش پزشکی دیگر میتواند عوارضی به همراه داشته باشد که از عوارض خفیف و موقتی تا مشکلات جدیتر مانند خونریزی شدید یا سوراخ شدن روده متغیر است. خوشبختانه، بیشتر عوارض نادر بوده و با رعایت دستورالعملهای پزشکی و اطلاعرسانی دقیق به پزشک میتوان از آنها پیشگیری کرد. آگاهی بیماران از عوارض احتمالی باعث میشود در صورت بروز علائم هشداردهنده سریعاً اقدام کنند و از بروز مشکلات جدی جلوگیری شود.
کولونوسکوپی برای تشخیص چه بیماری است؟
کولونوسکوپی یکی از روشهای پیشرفته و دقیق پزشکی برای بررسی روده بزرگ و راستروده است که به پزشک امکان مشاهده مستقیم دیواره داخلی روده را میدهد. این روش نه تنها برای تشخیص بیماریها، بلکه برای پیشگیری، نمونهبرداری و حتی درمان برخی مشکلات روده نیز کاربرد دارد. شناخت بیماریهایی که با کولونوسکوپی قابل تشخیص هستند، اهمیت زیادی دارد و به فرد و پزشک کمک میکند تا اقدامات درمانی مناسب را به موقع انجام دهند.
اهمیت کولونوسکوپی در تشخیص بیماریها
کولونوسکوپی ابزاری کلیدی برای بررسی سلامت روده است زیرا بسیاری از بیماریهای گوارشی در مراحل اولیه علائم واضح ندارند. با مشاهده مستقیم دیواره روده، پزشک میتواند هرگونه ضایعه، التهاب، پولیپ یا خونریزی را تشخیص دهد. تشخیص زودهنگام بسیاری از بیماریها از جمله سرطان روده، نقش حیاتی در موفقیت درمان و کاهش عوارض جدی دارد.
بیماریهای قابل تشخیص با کولونوسکوپی
1. پولیپهای روده
پولیپها تودههای کوچک با رشد غیرطبیعی سلولها در دیواره روده هستند. اغلب پولیپها خوشخیم هستند، اما برخی ممکن است سرطانی شوند. کولونوسکوپی امکان تشخیص، بررسی اندازه و شکل پولیپها و در صورت نیاز برداشتن آنها را فراهم میکند.
2. سرطان روده بزرگ
سرطان روده بزرگ یکی از شایعترین انواع سرطان است که در مراحل اولیه معمولاً علائم مشخصی ندارد. کولونوسکوپی به پزشک اجازه میدهد تا ضایعات سرطانی را در مراحل اولیه شناسایی کرده و درمان به موقع آغاز شود، که شانس موفقیت درمان را به طور چشمگیری افزایش میدهد.
3. التهاب روده
التهاب روده میتواند ناشی از بیماریهای مزمن مانند کولیت اولسروز (زخم روده) یا بیماری کرون باشد. با کولونوسکوپی، پزشک میتواند میزان و محل التهاب، وجود زخمها یا ضایعات را بررسی کرده و درمان مناسب را تعیین کند.
4. خونریزی گوارشی
اگر فرد دچار خونریزی از مقعد، مدفوع سیاه یا مخلوط با خون شده باشد، کولونوسکوپی میتواند محل خونریزی را شناسایی کند و دلیل آن، از جمله زخم، پولیپ یا تومور را مشخص نماید.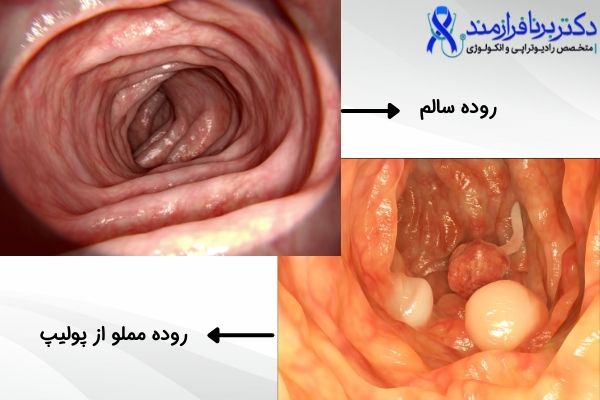
5. تغییرات عملکرد روده
کولونوسکوپی به بررسی علل تغییرات در عملکرد روده مانند اسهال مزمن، یبوست شدید، نفخ یا درد شکمی کمک میکند. با مشاهده مستقیم روده، پزشک میتواند تشخیص دقیقتری ارائه دهد و سایر آزمایشها را تکمیل کند.
6. عفونتهای روده
برخی عفونتهای باکتریایی یا انگلی باعث ایجاد ضایعات یا التهاب در روده میشوند. کولونوسکوپی همراه با نمونهبرداری میتواند نوع عفونت را مشخص کرده و درمان دارویی مناسب را تعیین کند.
7. تنگی یا انسداد روده
گاهی دیواره روده دچار تنگی یا انسداد میشود که میتواند باعث درد شدید، یبوست یا استفراغ گردد. کولونوسکوپی به پزشک کمک میکند محل انسداد را شناسایی کند و اقدامات درمانی یا جراحی لازم را برنامهریزی نماید.
8. بررسی بعد از جراحی یا درمانهای قبلی
افرادی که قبلاً جراحی روده انجام دادهاند یا ضایعاتی مانند پولیپ برداشتهاند، نیاز به پیگیری دارند. کولونوسکوپی میتواند وضعیت روده پس از درمان یا جراحی را بررسی کرده و از بازگشت بیماری جلوگیری کند.
چند ساعت بعد از کولونوسکوپی نباید غذا خورد
نمونهبرداری و بررسی سلولی
یکی از قابلیتهای مهم کولونوسکوپی، امکان انجام بیوپسی یا نمونهبرداری از بافت روده است. این نمونهها در آزمایشگاه بررسی میشوند تا سلولهای غیرطبیعی یا سرطانی شناسایی شوند. این ویژگی به تشخیص دقیق و زودهنگام بیماریها کمک میکند و از اهمیت بالایی در پیشگیری از سرطان برخوردار است. مراقبت های بعد از کولونوسکوپی
مراقبت های بعد از کولونوسکوپی
مراقبتهای قبل و بعد از کولونوسکوپی
برای افزایش دقت تشخیص، رعایت مراقبتهای قبل و بعد از کولونوسکوپی ضروری است:
-
قبل از کولونوسکوپی باید روده به طور کامل تخلیه شود
-
مصرف غذاهای کم فیبر و مایعات شفاف توصیه میشود
-
داروهای تجویز شده توسط پزشک برای پاکسازی روده باید طبق دستور مصرف شوند
-
بعد از کولونوسکوپی، ممکن است احساس نفخ یا دلپیچه داشته باشید که طبیعی است
-
در صورت مشاهده خونریزی شدید، درد شدید یا تب، باید فوراً به پزشک مراجعه شود
جمعبندی
کولونوسکوپی یک ابزار تشخیصی قدرتمند برای شناسایی بیماریهای مختلف روده است. این روش امکان بررسی پولیپها، سرطان روده، التهاب، خونریزی، عفونت، انسداد و تغییرات عملکردی روده را فراهم میکند. تشخیص زودهنگام با کولونوسکوپی میتواند شانس موفقیت درمان و پیشگیری از عوارض جدی را افزایش دهد. رعایت مراقبتهای قبل و بعد از کولونوسکوپی، استفاده از رژیم غذایی مناسب و پیروی از توصیههای پزشک از اهمیت بالایی برخوردار است تا نتایج دقیق و ایمنی بیمار تضمین شود.
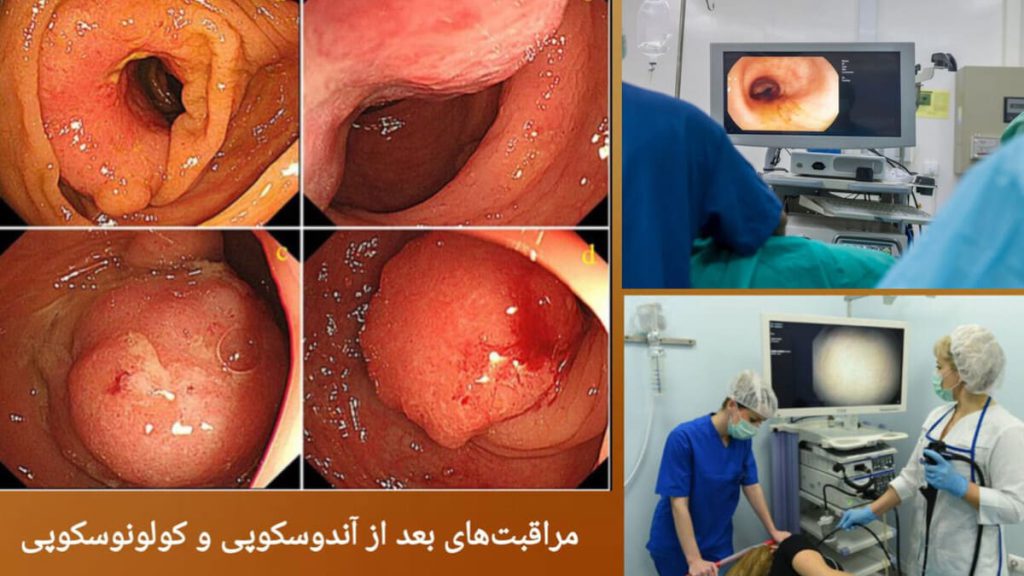
انجام همزمان آندوسکوپی و کولونوسکوپی
آندوسکوپی و کولونوسکوپی دو روش تشخیصی و درمانی پرکاربرد در بررسی دستگاه گوارش هستند که هر یک کاربردهای خاص خود را دارند. آندوسکوپی برای بررسی مری، معده و ابتدای روده کوچک استفاده میشود، در حالی که کولونوسکوپی برای بررسی روده بزرگ و راستروده به کار میرود. بسیاری از بیماران و پزشکان به دنبال پاسخ این سؤال هستند که آیا میتوان این دو روش را به صورت همزمان انجام داد یا خیر. در این مقاله به صورت جامع و طولانی به بررسی امکان انجام همزمان آندوسکوپی و کولونوسکوپی، مزایا، معایب، نکات ایمنی و توصیههای پزشکی پرداخته میشود.
تعریف و کاربردهای آندوسکوپی
آندوسکوپی یک روش تشخیصی است که در آن پزشک با استفاده از لوله انعطافپذیر مجهز به دوربین و نور، داخل مری، معده و ابتدای روده کوچک را مشاهده میکند. این روش برای تشخیص بیماریهایی مانند:
-
زخم معده یا اثنیعشر
-
التهاب معده و مری
-
خونریزیهای گوارشی بالا
تعریف و کاربردهای کولونوسکوپی
کولونوسکوپی مشابه آندوسکوپی است اما روده بزرگ و راستروده را بررسی میکند. کاربردهای آن شامل:
-
تشخیص پولیپها و تودهها کولونوسکوپی چگونه انجام میشود
-
بررسی خونریزیهای گوارشی پایین
-
تشخیص التهاب روده و بیماریهای مزمن مانند کولیت
-
نمونهبرداری یا برداشتن پولیپها
امکان انجام همزمان آندوسکوپی و کولونوسکوپی
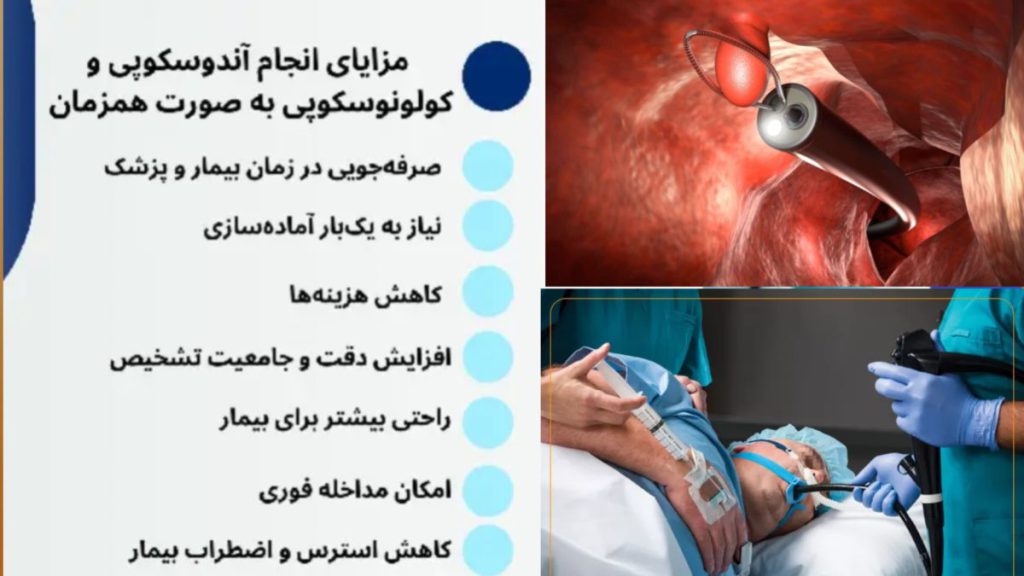
در عمل، انجام همزمان آندوسکوپی و کولونوسکوپی امکانپذیر است و در بسیاری از مراکز درمانی برای کاهش استرس و درد بیمار توصیه میشود. انجام همزمان این دو روش مزایای قابل توجهی دارد:
-
صرفهجویی در زمان: بیمار تنها یک بار تحت بیهوشی یا آرامبخش قرار میگیرد.
-
کاهش اضطراب: انجام دو روش در یک جلسه باعث کاهش نگرانیهای ناشی از آمادهسازی و مراجعه دوباره میشود.
-
کاهش هزینهها: با توجه به یک جلسه بودن، هزینه کلی نسبت به انجام دو جلسه جداگانه کاهش مییابد.
نکات مهم قبل از انجام همزمان آندوسکوپی و کولونوسکوپی
-
آمادهسازی روده: برای کولونوسکوپی لازم است روده بزرگ کاملاً تمیز باشد، بنابراین بیمار باید رژیم غذایی خاص و ملینهای تجویز شده را رعایت کند.
-
حذف مواد غذایی قبل از آندوسکوپی: معمولاً ۶ تا ۸ ساعت قبل از انجام هر دو روش، بیمار نباید چیزی بخورد یا بنوشد تا نتیجه دقیق حاصل شود و خطر استفراغ کاهش یابد.
-
مشاوره پزشکی: قبل از انجام همزمان، بررسی سوابق پزشکی، داروهای مصرفی و حساسیتها ضروری است.
-
آرامبخش یا بیهوشی: معمولاً هر دو روش تحت آرامبخش کوتاهمدت انجام میشود و پزشک باید دوز مناسب را برای انجام ایمن هر دو روش تعیین کند.
مزایای انجام همزمان
-
کاهش تعداد دفعات مراجعه به بیمارستان و صرفهجویی در زمان
-
کاهش میزان داروهای آرامبخش مصرفی نسبت به انجام جداگانه
-
امکان بررسی کامل دستگاه گوارش در یک جلسه عوارض کولونوسکوپی
-
تسهیل برنامهریزی درمان در صورت نیاز به نمونهبرداری یا برداشتن پولیپ
معایب و محدودیتها
اگرچه انجام همزمان امکانپذیر است، اما محدودیتهایی نیز دارد:
-
طولانیتر شدن مدت زمان انجام پروسیجر نسبت به هر روش به صورت جداگانه
-
افزایش احتمال خستگی و ناراحتی بیمار پس از انجام هر دو روش
-
نیاز به تیم پزشکی مجرب برای مدیریت همزمان دو روش
-
در برخی بیماران با شرایط قلبی یا تنفسی خاص، انجام همزمان ممکن است محدود شود
مراقبتهای بعد از انجام همزمان
پس از انجام همزمان آندوسکوپی و کولونوسکوپی، رعایت نکات زیر اهمیت دارد:
-
استراحت کامل پس از پایان جلسه تا اثر آرامبخش از بین برود
-
شروع مصرف مایعات سبک و غذاهای نرم پس از رفع حالت خوابآلودگی
-
اجتناب از رانندگی یا انجام کارهای حساس تا ۲۴ ساعت پس از پروسیجر
-
پیگیری با پزشک در صورت بروز درد شدید، خونریزی یا علائم غیرعادی

جمعبندی
انجام همزمان آندوسکوپی و کولونوسکوپی امکانپذیر است و در بسیاری از موارد برای بیمار مزایای زیادی دارد. این روش میتواند زمان و هزینهها را کاهش دهد و امکان بررسی کامل دستگاه گوارش را در یک جلسه فراهم کند. با این حال، رعایت آمادگی پیش از پروسیجر، داشتن تیم پزشکی مجرب و مراقبتهای بعد از انجام، برای ایمنی و اثربخشی این روش ضروری است. فیلم عمل کولونوسکوپی







دیدگاه کاربران
مطلب بسیار مفید و آموزنده بود، ممنون!
امیدوارم پستهای بیشتری در این زمینه ببینیم.
ارسال دیدگاه